
SYNDROME D'APNEES OBSTRUCTIVES DU SOMMEIL
Auteur : H Menu
2005
Le syndrŰme díapnťe du sommeil est la survenue de plus de 5 apnťes ou 10 apnťes ou hypopnťes par heure de sommeil et l'existence de sympŰmes nocturnes (le ronflement essentiellement) et peut síy associer une somnolence diurne.
Une apnťe correspond ŗ une interruption de la respiration de plus de 10 secondes.
Celle-ci est obstructive avec poursuite des mouvements respiratoires en cas de SAOS par opposition aux apnťes díorignine centrale avec une interruption complŤte des mouvements respiratoires.
Le collapsus du pharynx survient en regard du voile du palais et/ou en arriŤre de la base de langue.
Normalement au cours de l'inspiration, la permťabilitť du pharynx est maintenue par la contraction des muscles dilatateurs du pharynx. Le collapsus va survenir lors d'un dťsťquilibre entre la force gťnťrťe par la contraction de ces muscles dilatateurs et la pression nťgative inspiratoire qui tend ŗ collaber le pharynx.
Trois facteurs essentiels sont ainsi ŗ l'origine de ce collapsus :
La prťvalence du SAS chez les sujets d'‚ge moyen peut Ítre estimťe ŗ 2 % chez les femmes et 4 % chez les hommes,
Facteurs de risque
Le SAS induit des consťquences neuropsychiques et cardiovasculaires (stimulation adrťnegique nocturne et diurne provoquťe par la rťpťtition des apnťes)
Les risques relatifs s'ťtablissent en fait de la faÁon suivante:
* 2 fois plus d'Hypertension Artťrielle (HTA)
* 3 fois plus d'Insuffisance Coronarienne.
* 4 fois plus d'AVC.
Le diagnostic du SAS repose sur une prťsomption clinique.
Cependant, l'apprťciation de la gravitť repose pour l'instant sur un faisceau d'arguments :
Il existe chez pratiquement tous les apnťiques. Il est sonore, constitue une plainte frťquente du conjoint et un motif de consultation. Il est produit par la vibration du voile du palais et des parties molles pharyngťes. Il est influencť par le poids, l'alcool, les myorelaxants, sťdatifs ou neuroleptiques
L'obťsitť est retrouvťe (IMC > 30 kg/m≤) dans environ 70 % des cas mais 30 % des sujets n'ont pas de surcharge pondťrale
PRESSION POSITIVE CONTINUE PAR VOIE NASALE (PPC)
L'appareillage se compose d'un gťnťrateur de dťbit d'air, d'un systŤme de tuyaux ŗ basse rťsistance, d'un dispositif pour rťgler la pression d'air et d'un masque qui s'adapte au nez du patient
L'application d'une PPC dans les VAS empÍche le collapsus du pharynx pendant le temps inspiratoire et expiratoire.
Trois types essentiels d'effets secondaires de la PPC sont rapportťs chez quarante ŗ soixante pour cent des patients suivant leur traitement :
VENTILATION A DEUX NIVEAUX DE PRESSION (VDNP) OU BIPAP
PRESSION POSITIVE AUTO PILOTEE (AUTO PPC)
La pression nťcessaire et suffisante pour supprimer l'obstruction des voies aťrien nes supťrieures varie selon le stade de sommeil, la prise d'alcool au repas du soir, le poids, la position corporelle, le degrť d'obstruction nasale ou encore la privation de sommeil.
Ainsi, une PPC idťale devrait Ítre capable d'ajuster le niveau de pression appliquť ŗ toutes ces situations : c'est l'objectif de la pression positive auto-pilotťe.
Les avantages potentiels de ces PPC auto-pilotťes sont multiples. Elles pourraient permettre d'appliquer en permanence une pression minimale et ainsi rťduire la pres sion moyenne appliquťe sur la nuit.
AMAIGRISSEMENT DU PATIENT OBESE
EVICTION DE L'ALCOOL
EVICTION DES HYPNOTIQUES ET DES SEDATIFS
OXYGENOTHERAPIE NOCTURNE
L'oxygťnothťrapie isolťe n'a pas fait la preuve de son intťrÍt pour le traitement des apnťes obstructives
AGENTS PHARMACOLOGIQUES
L'apport des produits pharmacologiques reste trŤs limitť. On retiendra l'intťrÍt de la protryptilline (apnťes nombreuses pendant le sommeil paradoxal), de l'acťtazolamide (apnťes induites par l'altitude ou une insuffisance cardiaque gauche), et de la mťdroxyprogestťrone (patients obŤses prťsentant un syndrome d'hypoventilation alvťolaire).
APPAREILS STOMATOLOGIQUES
Il s'agit d'un ensemble de dispositifs visant soit ŗ propulser la mandibule en avant, soit ŗ retenir la langue, c' est-ŗ-dire dans tous les cas ŗ ťlargir l'espace rťtro-basilingual
Elle a ťtť utilisťe comme traitement du SAOS, avant mÍme que cette entitť ne soit parfaitement identifiťe et dťfinie. C'est une mťthode extrÍme.
Elle fait rťfťrence ŗ toutes les interventions de dťsobstruction de la filiŤre nasale.
Ce sont principalement la correction d'une dťviation septale (la septoplastie), la turbinectomie et la rťsection de polypes, les plasties d'ťlargissement de la valve nasale
La chirurgie nasale peut s'envisager de deux maniŤres diffťrentes : soit comme un traitement curatif du SAOS, soit comme un moyen d'adaptation ŗ la PPC.
Principe Le but de l'UPPP est d'ťlargir l'oropharynx en enlevant le tissu vťlaire et pharyngť en excŤs.
Amygdalectomie, rťsection du tissu cellulaire au niveau des piliers antťrieurs et postťrieurs, rťsection subtotale de la luette. Líensemble des tissus est ensuite remis en tension.
le succŤs semble obtenu dans 41 % des cas si l'on s'en rťfŤre ŗ la mťta-analyse effectuťe par Sher et coll regroupant les rťsultats de la chirurgie chez 374 patients.
Alors que les rťsultats subjectifs concernant le ronflement sont bons, les rťsultats objectifs sont tout autres avec un index de ronflement ou une intensitť de ronflement non modifiť par la chirurgie
Le risque est de ce fait de laisser subsister des apnťes ęsilencieusesĽ du fait de la rťgression ęsubjective du ronflement et de l'hypersomnie, mais dont l'impact cardiovasculaire persiste
Ces techniques sont nťes des ťchecs de l'UPPP. Elles relŤvent toujours de la volontť d'ťlargir les VAS, en agrandissant l'espace rťtro-basi-lingual.
Fujita fut le premier ŗ proposer une glossectomie mťdiane par laser Le principe de cette intervention est de pulvťriser le tissu en excŤs et de crťer un large sillon au milieu de la base de la langue. L'oedŤme postopťratoire impose une trachťotomie pour une durťe de 3 ŗ 4 jours.
Le taux de succŤs avoisinerait 77 %, d'aprŤs l'auteur. Mais aucune autre publication ne confirme ces donnťes.
Une variante est proposťe par Chabolle qui prťconise une rťsection de la base de langue par voie cervicale. Elle est ťgalement rťalisťe sous couvert d'une trachťotomie. Elle consiste, aprŤs avoir contrŰlť les deux pťdicules vasculo-nerveux, ŗ rťsťquer 20 ŗ 25 cm3 de base de langue. Une UPPP et une hyo-mandibulopexie sont systťmatiquement associťes.
Les bons rťsultats avancťs par l'auteur (50 ŗ 60 % de succŤs) doivent Ítre tempťrťs par un certain nombre d'inconvťnients :
* La trachťotomie est obligatoire dans tous les cas.
* Le sacrifice des branches postťrieures du XII, dťnervant partiellement la langue, n'est probablement pas anodin.
* La suspension hyoÔdienne ŗ la mandibule est discutable.
Chirurgie de phase I
Riley et coll en 1984 dťcrivent une chirurgie de phase I comportant une avancťe des apophyses gťniennes associťe ŗ une hyoÔdopexie plus ou moins une UPPP avec fixation de l'os hyoÔde sur le cartilage thyroÔdien.
Le taux de succŤs rapportť est de 61 % sur 249 patients.
Chirurgie de phase II
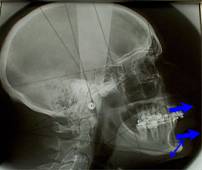
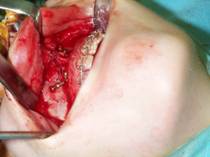
Il s'agit d'une ostťotomie bi-maxillaire d'avancement maximal. Elle est soit rťalisťe directement (cas le plus frťquent), soit prťcťdťe d'une ostťotomie sous-apicale de recul aprŤs extraction des deuxiŤmes molaires.
Sur 91 patients, ťchecs de la phase I, un succŤs a ťtť constatť chez 97 % des sujets.
|
|
|
|
Les complications observťes chez le sujet apnťique ont donnť lieu ŗ la description de nombreux cas cliniques qu'on peut classer en 2 catťgories : intubation difficile et ťpisodes d'obstruction sťvŤre des VAS aprŤs administration de morphiniques et/ou de benzodiazťpines. Dans la plupart des cas, le diagnostic de SAOS n'est pas connu avant l'intervention chirurgicale.
L'analyse systťmatique des complications opťratoires chez des patients dont le diagnostic de SAOS est connu a ťtť effectuťe dans 4 ťtudes rťtrospectives (1999).
Sur 135 patients admis pour cure chirurgicale de leur SAOS, 18 prťsentent une complication, essentiellement respiratoire : intubation difficile (n = 7 dont un dťcŤs), obstruction des VAS en postopťratoire ayant nťcessitť une rťintubation ou la mise en place d'une canule (n = 7)
Dans une autre ťtude aprŤs UVPP chez 101 sujets apnťiques, la prťsence d'une obstruction des VAS pour 11 patients nťcessite aussi des mesures spťcifiques : rťintubation, poursuite de la ventilation, trachťotomie . Un sujet dťcŤde par dťtresse respiratoire post-extubation.
Dans une sťrie de 182 patients admis pour cure chirurgicale de leur SAOS, Riley et coll.observent un taux ťlevť d'intubation difficile et de poussťes hypertensives postopťratoires.
L'intubation devra Ítre systťmatiquement considťrťe comme dťlicate. Les caractťristiques morphologiques dťcrites chez les sujets SAOS sont identiques aux critŤres d'intubation difficile de nombreuses ťtudes :
∑ cou court
∑ retromandibulie
∑ palais ogival
∑ protrusion des dents
∑ hypertrophie relative de la base de langue
Il est dťsormais admis que le SAOS est associť ŗ une frťquence ťlevťe de survenue d'intubation difficile (ID) : 44 % pour Gentil et coll., 22 % pour Riley
Dans une sťrie de 33 patients admis pour cure chirurgicale de leur SAOS, non obŤses, un taux d'ID de 27 % a ťtť observť[ Payen JF, Richard M, Gariod T, et al. Intubation difficile dans le syndrome d'apnťes du sommeil.Ann Fr Anesth Rťanim, 1997;16:R8014].
La moitiť des patients ayant une ID a un score de Mallampati 1-2, et/ou une ouverture de bouche normale.
D'autres auteurs ont observť un allongement de la distance mandibulo-hyoÔdienne chez les sujets apnťiques.
En pratique
un sujet atteint de SAOS doit Ítre considťrť comme ŗ risque d'ID. Il est impťratif d'avoir prťvu un recours ŗ l'intubation par fibroscopie.
Il apparaÓt ťvident que la pťriode postopťratoire est la phase la plus critique aprŤs une anesthťsie gťnťrale chez un patient atteint de SAOS. De nombreux cas cliniques ont ťtť rapportťs, mais la transposition de ces observations en rŤgle de bonne pratique n'est pas aisťe.
Il níexiste pas de critŤre discrimant reconnu
L'obstruction postopťratoire des VAS, relŤve de deux mťcanismes principaux :
∑ les effets de l'anesthťsie sur le tonus des muscles des VAS et le contrŰle ventilatoire sont bien connus chez le sujet sain. Il est donc ťvident que l'anesthťsie ou plutŰt l'ťtat de sťdation pharmacologique ne fera que reproduire voire amplifier les effets du sommeil sur les VAS pour le sujet apnťique. La particularitť de la situation vient du fait que l'effet pharmacologique ne permet plus au patient un rťveil protecteur, d'oý la sťvťritť de l'obstruction ;
∑
la survenue des troubles du sommeil en postopťratoire et leur
retentissement sur la mťcanique des VAS est un domaine d'ťtude plus rťcent. Il a
ťtť ainsi rapportť des ťpisodes hypoxťmiques par obstruction des VAS au cours de
la 1Ťre nuit postopťratoire chez le sujet sain recevant de la
morphine
De mÍme, chez le ronfleur, des ťpisodes de dťsaturation (SpO < 90 %) sont
observťs au cours de la 1Ťre nuit postopťratoire mÍme si l'anesthťsie ne
modifie pas le sommeil postopťratoire.
En pratique, la prise en charge postopťratoire de ces patients soulŤve 3 points particuliers :