| Titre |
VASOPRESSEURS EN URGENCE Choc septique et choc cardiogenique |
| Auteur |
M. ZEGHARI - M. BENOIST - P-Y. GUEUGNIAUD |
|
Service d'Anesthťsie-Rťanimation 1 Centre Hospitalo-Universitaire Lyon Sud Universitť Claude Bernard - Lyon 1 |
Chocs et Vasopresseurs.
L'ťtat de choc se dťfinit comme un tableau d'insuffisance circulatoire aigu qui altŤre de faÁon durable l'oxygťnation et le mťtabolisme des diffťrents tissus et organes. Il se traduit par une hypotension non spontanťment rťversible et une habituelle tachycardie, souvent associťes ŗ une tachypnťe, une oligurie et des troubles de conscience. Sur le plan biologique, l'acidose lactique est le tťmoin de la souffrance tissulaire qui rťsulte de l'ťtat de choc.
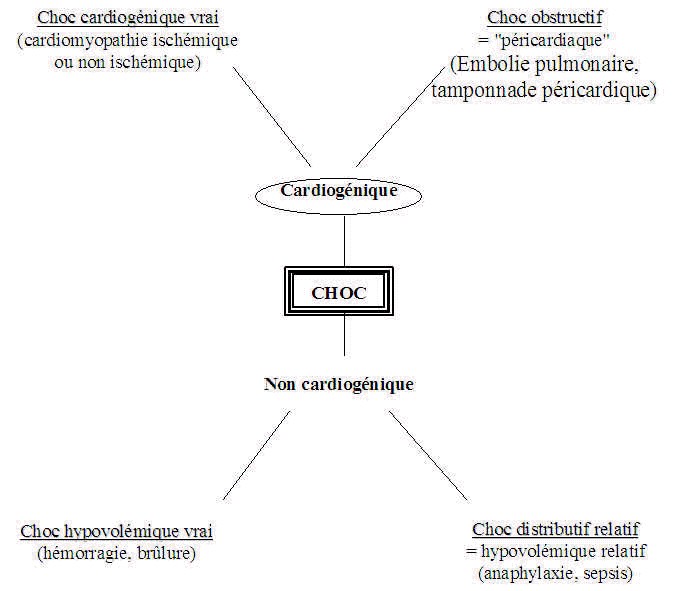
Les ťtats de choc sont classiquement classťs en fonction du mťcanisme hťmodynamique initial : diminution de la contractilitť myocardique pour le choc cardiogťnique, diminution du remplissage cardiaque pour les chocs hypovolťmiques et anaphylactiques, ou association des deux mťcanismes avec altťration de la distribution tissulaire pour le choc septique. Mais ces mťcanismes sont volontiers associťs entre eux dŤs que l'ťtat de choc se prolonge [1]. Ainsi, la distinction classiquement dťcrite (figure 1 [2]) entre choc cardiogťnique et choc non cardiogťnique (chocs hypovolťmique vrai et distributif) ne reflŤte pas une rťalitť plus complexe liťe ŗ l'intrication de plusieurs mťcanismes physiopathologiques: cette complexitť explique la difficultť des choix thťrapeutiques en urgence.
La place des mťdicaments cardio-vasoactifs, et en particulier des catťcholamines, est grande (tableau I [3]). Le choix de la meilleure drogue, ou de la meilleure association, et la prťcocitť de sa mise en place, sont des ťlťments essentiels du traitement d'urgence. Parmi les catťcholamines, on peut distinguer les inoconstricteurs (adrťnaline, noradrťnaline, dopamine) et les inodilatateurs (dobutamine, dopexamine) qui peuvent Ítre utilisťs selon les indications, seuls ou en association.
Vasopresseurs en urgence dans le choc distributif.
Dans tout choc non cardiogťnique, une expansion volťmique suffisante doit toujours Ítre dťbutťe avant la mise en place d'un traitement catťcholaminergique.
Dans le choc anaphylactique, l'adrťnaline associťe ŗ une expansion volťmique rapide rťalisťe initialement par cristalloÔdes, doit Ítre utilisťe par bolus de 0,1 ŗ 0,2 mg ou en perfusion continue tant que persiste l'hypotension.
Dans le choc septique, le choix des catťcholamines repose sur líamťlioration des conditions hťmodynamiques gťnťrales (tableau II [4]) mais ťgalement sur líoptimisation des circulations rťgionales. La prťsence d'un tableau de type hyperkinťtique aprŤs la rťalisation d'un remplissage vasculaire adťquat ou jugť comme tel est une indication de noradrťnaline. L'inefficacitť de cette derniŤre ou la prťsence d'un index cardiaque < 4 L.min-1.m-2 doit conduire ŗ associer dobutamine et noradrťnaline. L'adrťnaline seule n'a pas fait la preuve de sa supťrioritť rťelle par rapport ŗ l'association noradrťnaline Ė dobutamine.
Vasopresseurs en urgence dans le choc cardiogťnique.
Parmi les outils du traitement symptomatique du choc cardiogťnique, on peut retenir la ventilation artificielle avec un faible niveau de pression expiratoire positive, le contrŰle de la volťmie, ainsi que l'ťventuelle contrepulsion par ballonnet intra-aortique ou autres assistances circulatoires. Sur le plan pharmacologique, dťrivťs nitrťs et diurťtiques sont le plus souvent utilisťs. Mais les mťdicaments inotropes positifs reprťsentent l'essentiel du traitement du choc cardiogťnique. Dans ce choc, les amines sympathomimťtiques sont en concurrence avec les inhibiteurs des phosphodiestťrases III. La dobutamine, par son effet b1 prťdominant (action inotrope positive et vasodilatatrice), reste la catťcholamine de choix du choc cardiogťnique.
La dopamine ŗ dťbit ťlevť, et surtout l'adrťnaline, peuvent lui Ítre associťes ou prťfťrťes en cas de pression diastolique effondrťe.
En extrÍme urgence, face ŗ un ťtat de choc non bilantť et menaÁant le pronostic vital immťdiat, l'adrťnaline est alors l'amine de choix en premiŤre intention.
Rťfťrences.
[1] Marin N, Dhainaut JF. Etats de choc. In : CollŤge National des Enseignants de Rťanimation Mťdicale, eds. Rťanimation Mťdicale. Paris. Masson ; 2001. p. 719-22.
[2] Gueugniaud PY, Macabeo C, Ruiz J, Zeghari M. Catťcholamines dans les ťtats de choc. In : Sfar ed. Journťe de Mťdecine díUrgence. 43e CongrŤs National díAnesthťsie et de Rťanimation. Paris. Elsevier; 2001. p. 49-61.
[3] Gueugniaud PY, Dubien PY. Mťdicaments vasoactifs. In : Carli P, Gueugniaud PY, eds. L'arrÍt circulatoire. Paris. Masson ; 1998. p. 35-47.
[4] Martin C, Viviand X, Quinio B. Les mťdicaments cardio-vaso-actifs : agents inotropes positifs, vasopresseurs, vasodilatateurs et b-bloquants. In : Pourriat JL, Martin C, eds. Principes de rťanimation chirurgicale. Paris. Arnette Blackwell ; 1995. p. 53-71.
Fig. 1 : Classification hťmodynamique simplifiťe des ťtats de choc [2].

Tableau I : Substances cardio-vasoactives [3].
1 - Naturels
∑ Adrťnaline (Adrťnaline‚)
∑ Noradrťnaline (Levophed‚)
∑ Dopamine (Dopamine‚)
2 - De synthŤse
∑ Isoprotťrťnol (Isuprel‚)
∑ Dobutamine (Dobutrex‚)
∑ Dopexamine (Dopacard‚)
∑ Ephedrine (Ephedrine‚)
∑ Phenylephrine (Nťo-Synephrine‚)
∑ Methoxamine (Vasoxyl‚)
II - Autres hormones peptidiques vasoactives
∑ Endotheline-1 (NC)
∑ Angiotensine II (NC)
∑ Arginine-vasopressine (NC)
III - Inhibiteurs des phosphodiestťrases de type III
∑ Amrinone (Inocor‚)
∑ Enoximone (Perfane‚)
∑ Milrinone (Corotrope‚)
IV - Substances diverses
∑ Calcium
∑ Glucagon
∑ Digitaliques
NC = non commercialisť
Tableau II: Choix d'une catťcholamine. DíaprŤs [4].
